Il respiro sibilante o wheezing è definito come un suono musicale, acuto e continuo, emesso durante l’espirazione, cioè la fase del respiro in cui si emette l’aria all’esterno.
Il wheezing è una condizione frequente nella pratica clinica pediatrica e dati recenti dimostrano che circa un bambino su tre presenta almeno un episodio di wheezing sotto i tre anni di vita; la prevalenza risulta essere del 50% se consideriamo i primi 5 anni di vita.

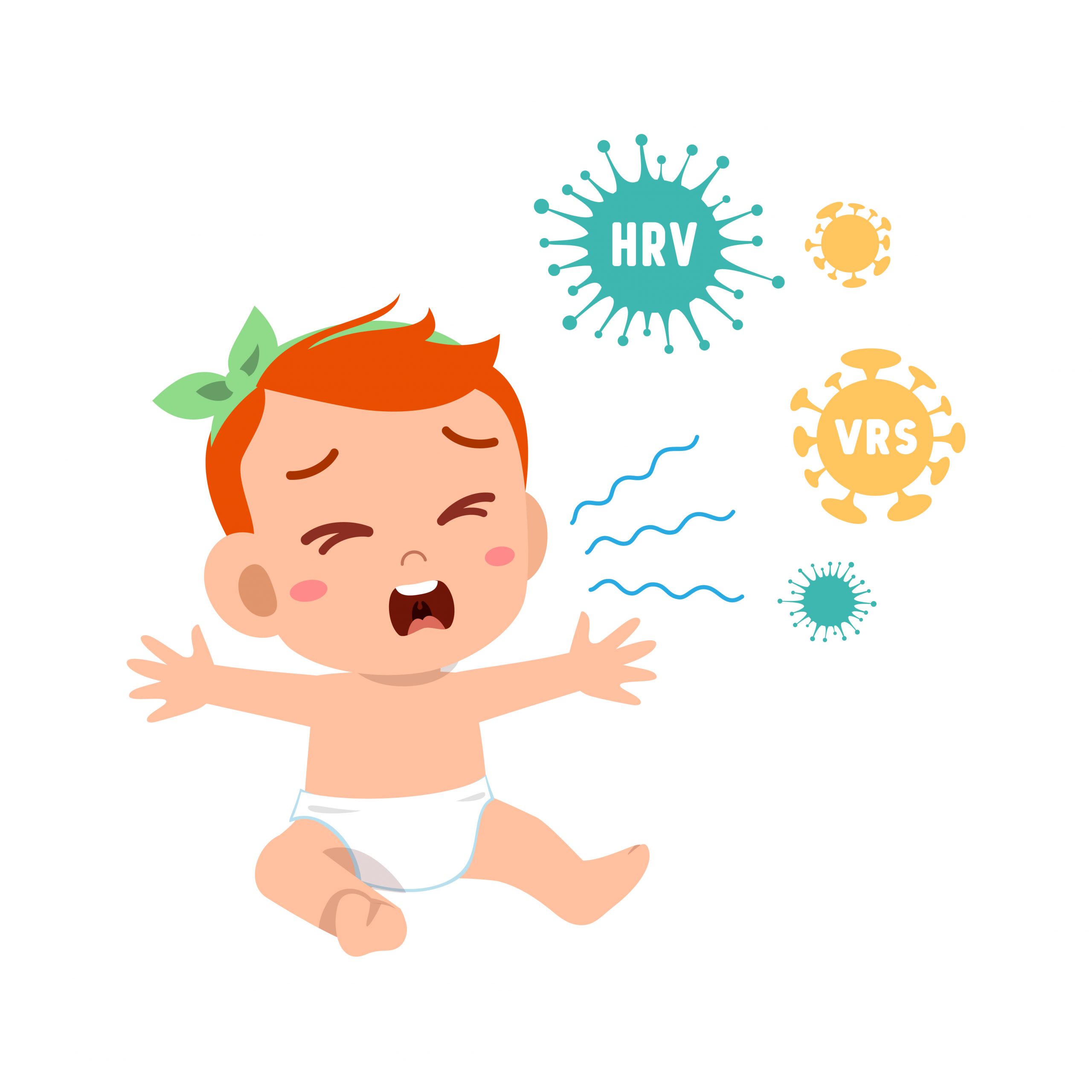
Le infezioni respiratorie virali sono l’elemento scatenante il wheezing nei primi anni di vita, causando restringimento, temporaneo, delle basse vie respiratorie. I principali agenti virali coinvolti sono il rhinovirus (HRV) e il virus respiratorio sinciziale (VRS), che durante il periodo autunnale-invernale, promuovono l’infiammazione e il conseguente rimodellamento delle vie aeree dei bambini infettati. Inoltre, l’infezione da rhinovirus (HRV) o da virus respiratorio sinciziale (VRS), rappresenta in epoca prescolare un importante fattore di rischio per lo sviluppo di asma. Risulta evidente come prevenire le infezioni delle alte vie aeree, evitando il contatto con persone infette e la frequentazione di luoghi chiusi ed affollati potrebbe aiutare a ridurre le sequele polmonari a distanza.
Altri fattori di rischio sono associati allo sviluppo di wheezing, come il fumo di sigaretta e la presenza di allergeni inalanti. Quest’ultima, quando presente nell’ambiente domestico è correlata allo sviluppo di wheezing persistente, con successiva evoluzione in asma allergico.

Questo aspetto è però condizionato da 3 fattori:
Sebbene la maggior parte dei bambini che sviluppa wheezing in età prescolare non manifesti sintomi in età scolare, una minoranza sviluppa wheezing persistente e ricorrente nel corso dell’infanzia con rischio elevato di evolvere verso l’asma bronchiale.
L’identificazione dei fattori che possono predire il futuro sviluppo dell’asma nei bambini con wheezing precoce è ancora oggetto di acceso dibattito.
Lo strumento più noto per predire l’evoluzione del wheezing è l’Asthma Predictive Index modificato (APIm), le cui tre principali caratteristiche maggiori di predittivita sono costituite da:

Caratteristiche minori di predittività sono invece costituite da:
Un bambino con respiro sibilante e con presenza di un fattore di rischio maggiori o di due fattori di rischio minori ha una probabilità che oscilla tra il 60 e il 75% di sviluppare asma.
Inoltre recenti studi descrivono tra le caratteristiche cliniche dei pazienti con wheezing che sviluppano asma, una minore prevalenza all’allattamento al seno, un basso peso alla nascita e la tendenza a valori di immunoglobuline di classe IgE aumentati.
Negli ultimi decenni sono stati sviluppati numerosi biomarcatori di infiammazione, con lo scopo di identificare i bambini a rischio di sviluppo di asma bronchiale, per molti dei quali l’utilità nella pratica clinica non è stata ancora definita.
I biomarcatori più comunemente utilizzati ad oggi nella pratica clinica comprendono:
Altri marcatori di uso meno frequente, talora limitato esclusivamente ad ambiti di ricerca clinica, includono il dosaggio della periostina nel sangue, la misura dei composti non volatili nell’esalato condensato e dei composti organici volatili attraverso il naso elettronico, nonché la ricerca di markers genetici di malattia.

L’approccio terapeutico al bambino con respiro sibilante (wheezing) comprende la terapia dell’episodio isolato, il controllo dei sintomi intercritici e la prevenzione della ricorrenza degli episodi qualora la frequenza e/o la gravità degli stessi siano tali da richiederlo. E’ utile ricordare che il respiro sibilante e la tosse sono spesso preceduti da un’infezione a carico delle alte vie respiratorie (naso, gola).
Nella terapia dell’episodio isolato il primo approccio è la somministrazione di salbutamolo per via inalatoria (con distanziatore o per via aerosolica), da iniziare precocemente in caso di respiro sibilante e, se necessario, da ripetere tre volte a distanza di 20 minuti nella prima ora dall’inizio dei sintomi.
Per il controllo dei sintomi e la prevenzione della ricorrenza degli episodi tutte le Linee Guida sono concordi sulla terapia inalatoria corticosteroidea (intermittente o continuativa) con distanziatore, soprattutto nei bambini sensibilizzati ad allergeni (e con eosinofilia) che agiscono riducendo il grado di infiammazione bronchiale e migliorano l’ostruzione.
